Żylaki lub żylaki to zaburzenie flebologiczne, które prowadzi do zmian strukturalnych i funkcjonalnych w żyłach.
Żylaki mogą pojawiać się na całym ciele, nawet na narządach wewnętrznych, jednak najczęściej żylaki dotykają kończyn dolnych. To właśnie żylaki nóg są najczęstszą chorobą żył.
Choroba rozwija się stopniowo, prowadząc do coraz poważniejszych zaburzeń przepływu krwi żylnej i ciśnienia krwi w kończynach dolnych. Aby skutecznie wyleczyć żylaki, przy pierwszych podejrzanych objawach rozszerzenia żył i uszkodzenia ich ścian należy zgłosić się do flebologa.
Należy pamiętać, że żylaki kończyn dolnych w pierwszej fazie rozwoju przebiegają praktycznie bezobjawowo.
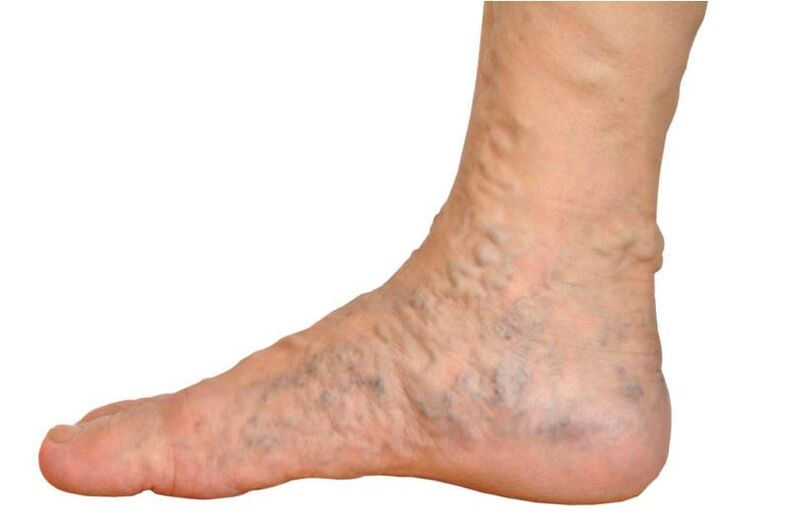
Mechanizm rozwoju żylaków
Aby zrozumieć przyczyny żylaków, konieczne jest zrozumienie pracy układu żylnego kończyn dolnych i przyczyn rozszerzenia jego naczyń. System składa się z trzech typów naczyń: głębokich, powierzchownych i komunikacyjnych. Odpowiednio głębokie leżą głęboko, powierzchowne leżą pod skórą, a komunikacyjne je łączą. Zadaniem żył łączących jest utrzymanie równowagi ciśnień pomiędzy żyłami głębokimi i powierzchownymi. Jeśli chodzi o funkcjonalność żył, żyły głębokie odprowadzają krew z tkanek, a żyły powierzchowne odprowadzają krew ze skóry i tkanki podskórnej. W stanie normalnym, poprzez żyły łączące, krew przepływa jedynie w kierunku od żył powierzchownych do żył głębokich, a dzięki zrównoważonemu przepływowi krwi nie dochodzi do rozszerzenia żył i wzrostu w nich ciśnienia.
Krew przepływa żyłami od dołu do góry – z obszarów peryferyjnych do serca, gdzie zostanie wzbogacona w tlen. Ponieważ ściana żylna jest słabo rozwinięta, a żyły nie są w stanie samodzielnie unosić krwi, wymagana jest pewna siła i ciśnienie, aby pokonać grawitację i podnieść krew do serca. Ze względu na to, że warstwa mięśniowa ścian naczyń krwionośnych jest zbyt słaba, aby wypchnąć krew do góry, proces liftingu polega na:
- Resztkowe ciśnienie krwi (ciśnienie pozostałe po przetransportowaniu krwi z serca. Mały udział w porównaniu z innymi czynnikami);
- Siła skurczu mięśni i ścięgien, pomiędzy którymi znajdują się żyły (podczas chodzenia kurczące się mięśnie ściskają żyły, wypychając ich zawartość do góry);
- Zastawki żył (dzięki nim krew, która uniosła się w górę z powodu ciśnienia resztkowego i pracy mięśni, nie opada).
Pod wieloma względami to właśnie skuteczne działanie zastawek zapewnia zdrowy przepływ krwi, prawidłowe ciśnienie krwi i brak żylaków w nogach.
Zastawki w żyłach są rozmieszczone w taki sposób, aby umożliwić dobry przepływ krwi w stronę serca i zapobiec jej cofaniu się. Ruch w dół żył w przeciwnym kierunku (od serca) nazywa się refluksem i powoduje rozszerzenie żył i rozwój żylaków.
Rozwój choroby przebiega w następujący sposób. Z powodu refluksu i rosnącego ciśnienia, żyły zaczynają się deformować. To pierwszy krok w stronę żylaków. Zwiększone ciśnienie prowadzi do rozciągnięcia żył i ścieńczenia ich ścian. Żyły zaczynają się skręcać, zwiększa się ich krętość i guzowatość, ściany ulegają uszkodzeniu i następuje ekspansja. W reakcji na te zmiany komórki nerwowe ścian naczyń zaczynają wysyłać niepokojące sygnały o niedostatecznym napięciu żylnym. Ośrodek naczynioruchowy w mózgu, otrzymując taki sygnał, zaczyna zwiększać napięcie żylne, co dodatkowo pogarsza żylaki.
Przyczyny i czynniki ryzyka żylaków
Istnieje wiele czynników, które przyczyniają się do rozszerzenia żył i rozwoju żylaków.
- Dziedziczność. Wrodzona słabość ścian żył jest ważną przyczyną ich ekspansji. Osoba, której najbliższa rodzina cierpi na żylaki kończyn dolnych, jest znacznie bardziej narażona na tę chorobę niż osoba z rodziny bez niej.
- Nadwaga. Osoby otyłe i osoby z oczywistą otyłością są znacznie bardziej narażone na żylaki.
- Ciąża. Ucisk żył zaotrzewnowych przez macicę u dużej liczby kobiet w ciąży powoduje przejściowe żylaki kończyn dolnych.
- Styl życia, odżywianie, obszar zawodowy. Siedzący lub stojący tryb życia powoduje żylaki z powodu zwiększonego ciśnienia w żyłach nóg. Powszechnie wiadomo, że osoby wykonujące określone zawody często cierpią na zmiany żylne w nogach i ogólnie kończynach dolnych. Fryzjerzy, sprzedawcy, konsultanci w sklepach, pracownicy produkcyjni – ci i wielu innych specjalistów są narażeni na tę chorobę i częściej niż inni zgłaszają się do leczenia żylaków. Niedobór surowych warzyw i owoców w diecie pacjenta przyczynia się do rozwoju schorzeń flebologicznych żył. Noszenie obcisłych ubrań ma również negatywny wpływ. Ucisk utrudnia swobodny przepływ krwi, a tym samym przyczynia się do rozwoju schorzeń żylnych, w tym uszkodzeń ścian naczyń i żylaków kończyn dolnych.
- Wiek. Ryzyko wystąpienia żylaków na nogach znacznie wzrasta wraz z wiekiem. Osoby starsze są zagrożone tą chorobą.
- Zaburzenia równowagi hormonalnej są również jednym z czynników przyczyniających się do rozwoju żylaków. Pacjenci przyjmujący leki hormonalne powinni szczególnie zwracać uwagę na objawy żylaków.
Klasyfikacja żylaków
Na całym świecie stosuje się kilka klasyfikacji żylaków. Wybór konkretnej klasyfikacji zależy od aspektu, w jakim badana jest choroba i wywołane nią zaburzenia.
Jeśli mówimy o etapach rozwoju żylaków, stosuje się klasyfikację etap po etapie:
- Etap kompensacji;
- Etap subkompensacji;
- Etap dekompensacji.
Etap kompensacji przebiega prawie bezobjawowo. Obserwuje się zmiany żylne, a pacjent nie skarży się na typowe dolegliwości związane z żylakami.
Etap subkompensacji wyraża się w zauważalnych zmianach w żyłach i dolegliwościach pacjenta. Pacjenci już zauważają obrzęki nóg, stóp, kostek, uczucie „mrowienia”, występowanie i dalsze nasilenie napadów (głównie w nocy). Podczas badania widoczne są żylaki.
Etap dekompensacji. Do objawów subkompensacji dołączają się problemy dermatologiczne. Pacjenci niepokoją się zapaleniem skóry i egzemą. Skóra nóg zmienia się zauważalnie. Przybiera niezdrowy wygląd, staje się sucha i jednocześnie błyszcząca. Skóry nie można fałdować, gdyż zbyt ściśle przylega do tkanki podskórnej. W okolicy nóg występuje swędzenie skóry i nerwowe mrowienie. Czasami do objawów żylaków dodaje się przebarwienia.
Jeśli mówimy o klasyfikacji żylaków według procesów patologicznych, wówczas występują następujące kategorie chorób:
- Ogniskowe zaburzenia żylne, bez refluksu;
- Ogniskowe zaburzenia żylne z refluksem w żyłach powierzchownych i łączących;
- Masywne zaburzenia żylne z refluksem w żyłach powierzchownych i łączących;
- Masywne zaburzenia żylne z refluksem w żyłach głębokich;
Zastosowanie tej klasyfikacji pozwala na dokładny opis żylaków. Dzięki niemu staje się jasne, jak dokładnie powstają żylaki: na przykład mogą dotyczyć małych obszarów żył i wpływać tylko na przepływ krwi żylnej w żyłach powierzchownych lub mogą pojawiać się wszędzie i powodować refluks w żyłach głębokich.
Osobno warto zwrócić uwagę na międzynarodową klasyfikację żylaków, uznaną i stosowaną przez flebologów we wszystkich krajach. Klasyfikacja ta składa się z sześciu klas i opisuje żylaki zarówno według stadium, jak i procesów patologicznych.
Klasa zerowa (klasa 0). Choroba przebiega bez widocznych objawów. Powodem wizyty u lekarza jest często uczucie ciężkości nóg, które pojawia się na skutek wystąpienia rozszerzenia naczyń. Najbardziej skuteczne jest leczenie żylaków rozpoczęte od fazy zerowej.
Pierwsza klasa (klasa 1). Do ciężkości dochodzą nocne skurcze. Na skórze w okolicach nóg i/lub ud pojawiają się sieci naczyń włosowatych i pajączków.
Druga klasa (klasa 2). Do objawów pierwszej klasy zaliczają się rozszerzone żyły, widoczne gołym okiem. Z reguły diagnozowanie żylaków na tym etapie staje się prostsze i bardziej dostępne. Doświadczony lekarz na podstawie badania wizualnego będzie mógł wstępnie wyciągnąć wniosek na temat stopnia rozszerzenia naczyń.
Klasa trzecia (klasa 3). Do ciężkości i uczucia pełności dochodzą widoczne obrzęki w okolicy nóg, kostek i stóp, które ostatecznie przestają znikać nawet po odpoczynku. Postępuje rozszerzenie naczyń.
Klasa czwarta (klasa 4). Zaczynają się problemy dermatologiczne skóry. Rozwija się zapalenie skóry i przebarwienia.
Klasa piąta (klasa 5). Na tle patologii dermatologicznych spowodowanych rozszerzeniem naczyń rozpoczyna się powstawanie przedwrzodów.
Klasa szósta (klasa 6). Rozszerzenie zostało zapisane. Wrzody przedwrzodowe przekształcają się w owrzodzenia troficzne, które są trudne do wyleczenia.
Objawy żylaków
Klasyfikacja żylaków w dużej mierze ujawnia objawy choroby.
Zwróćmy jeszcze raz uwagę na objawy żylaków:
- Ciężkość (szczególnie stóp i nóg);
- Uczucie pełności w dotkniętym obszarze (w wyniku rozszerzenia naczyń);
- Szybkie i długotrwałe zmęczenie nóg;
- Pajączki i siatka na skórze.
Każdy nowy etap żylaków wiąże się z pogorszeniem stanu zdrowia i pojawieniem się nowych objawów. Warto zaznaczyć, że przy żylakach pierwsze objawy wzrokowe najczęściej pojawiają się w górnej jednej trzeciej części nóg.
Jeśli chodzi o objawy według etapów rozwoju żylaków. Jak wspomniano powyżej, etap kompensacji może odbyć się bez poważnych dolegliwości i dolegliwości. Jednocześnie żyły na nim rozszerzają się tak bardzo, że stają się widoczne po zbadaniu. Powiększone żyły są nadal miękkie, badanie palpacyjne nie powoduje bólu. Skóra w okolicy powiększonych naczyń pozostaje niezmieniona, nie występuje suchość ani ścisłe przyleganie skóry do tkanki podskórnej.
Objawy fazy subkompensacji są bardziej wyraźne, przynoszą pacjentowi znacznie większy dyskomfort i stają się powodem pierwszej wizyty u flebologa. Pacjenci skarżą się na obrzęki nóg i kostek, które pojawiają się przy długotrwałym staniu i szybko ustępują po zmianie pozycji na poziomą. Do obrzęków nóg okresowo dodaje się pastę - łagodny obrzęk skóry w okolicy żylaków.
Objawy żylaków w fazie dekompensacji są najcięższe. W nogach występuje ból i ciągła ciężkość. Skóra bardzo cierpi – staje się sucha, szorstka i bardzo cienka. Nie można go złożyć ze względu na ścisłe przyleganie do tkanki podskórnej. W rzeczywistości łączy się z tkankami dotkniętymi żylakami. W dotkniętym obszarze pojawia się pigmentacja. Pacjenci niepokoją się swędzeniem i skurczami skóry, które nasilają się wieczorem i w nocy. Stagnacja krwi powoduje omdlenia i zawroty głowy. Efektem tych wszystkich objawów jest rozwój egzemy i powstawanie owrzodzeń troficznych na skórze.
Diagnostyka żylaków
Z reguły diagnozowanie żylaków nie jest trudne. Doświadczony flebolog może postawić wstępną diagnozę już podczas pierwszego badania. Aby wyjaśnić stadium choroby, częstość występowania zmian żylnych i zbadać przepływ krwi, zaleca się diagnostykę sprzętową. Może to być USG Doppler Doppler, duplex angioscanning, dynamiczna flebotonometria, limfangiografia i wiele innych technik.
Na podstawie uzyskanych danych zostaje postawiona ostateczna diagnoza i przepisane leczenie.
Leczenie żylaków
Metody leczenia żylaków zależą od stopnia zaawansowania choroby, w którym zwrócono się o pomoc lekarską. Wszystkie sposoby zwalczania żylaków można podzielić na trzy grupy:
- Terapia zachowawcza;
- skleroterapia;
- Chirurgia (usunięcie żylaków).
Zastosowanie tej lub innej grupy metod zależy od klinicznych objawów choroby i wskazań organizmu.
Terapia zachowawcza jest najdelikatniejsza. Nie jest w stanie przywrócić już zmienionych żylaków do zdrowego stanu, jest jednak niezastąpiony w przygotowaniu do zabiegów chirurgicznych lub gdy nie ma możliwości zastosowania chirurgii i skleroterapii.
Zachowawcze leczenie żylaków kończyn dolnych pod wieloma względami przypomina profilaktykę. Zawiera ogólne zalecenia dotyczące zmiany stylu życia, zmniejszenia obciążenia organizmu, noszenia medycznych pończoch uciskowych i stosowania bandaży elastycznych. W przeciwieństwie do profilaktyki, leczenie zachowawcze żylaków polega na przyjmowaniu specjalnych leków flebotonicznych, które działają tonizująco na ścianę żylną.
Skleroterapia żylaków nóg (skleroterapia uciskowa żył) jest skuteczną, inwazyjną metodą usuwania żylaków. Do żyły wstrzykuje się pienisty preparat, który powoduje zniszczenie ściany żylnej i jej dalsze sklejenie. Bezpośrednio po wstrzyknięciu żyłę uciska się pończochą uciskową ściśle przylegającą do nogi – w celu uzyskania maksymalnie szczelnego kontaktu ze ścianami – i pozostawia w ustalonej pozycji. Konieczne jest noszenie bielizny modelującej przez okres od jednego do półtora miesiąca, aż w żyle utworzą się gęste zrosty.
Skleroterapia żył zauważalnie traci skuteczność w przypadku występowania refluksu z naczyń głębokich do powierzchownych. Przeciwwskazaniem do zabiegu może być refluks.
Operacja żylaków jest skuteczną, główną metodą leczenia patologii żylnych. Usuwanie żylaków przeprowadza się przy użyciu różnych narzędzi i technik: koagulacji laserowej, fotokoagulacji. Najpoważniejszą interwencją jest flebektomia, podczas której po prostu usuwa się żylaki.
W przypadku septycznego zakrzepowego zapalenia żył wykonuje się crossektomię na całej długości żyły. Ma niewielki efekt kosmetyczny i jest bardzo traumatyczny, ale w niektórych przypadkach jest niezastąpiony. Podczas operacji podwiązuje się żyłę odpiszczelową wielką u jej zbiegu z żyłą udową i usuwa się jej odcinki znajdujące się poniżej miejsca podwiązania. Żyłę usuwa się poprzez duże nacięcie na udzie. Operacja pozostawia długą bliznę.
Skuteczną techniką chirurgiczną w leczeniu żylaków jest miniflebektomia. W przeciwieństwie do crossektomii, usunięcie odbywa się nie poprzez duże nacięcie, ale poprzez mini-nacięcie lub nakłucie. Dzięki temu osiąga się wysoki efekt kosmetyczny: po dwóch-trzech tygodniach od usunięcia siniaki znikają i po operacji nie pozostają praktycznie żadne ślady.
Zapobieganie żylakom
Profilaktyka żylaków polega na ograniczaniu i kontrolowaniu obciążeń statycznych organizmu, wykonywaniu podstawowych ćwiczeń fizycznych przy konieczności stania lub siedzenia. Zachęcamy do uprawiania sportu, który pomaga zachować zdrowie żył. Na przykład pływanie skutecznie zapobiega żylakom.
Zaleca się noszenie odzieży uciskowej. Ciężcy pracownicy fizyczni, kobiety w ciąży i osoby z nadwagą są narażeni na ryzyko wystąpienia żylaków kończyn dolnych i powinni stale używać urządzeń uciskowych.
Ponadto, jeśli masz skłonność do powstawania żylaków, powinieneś przestrzegać diety. Flebolog może zalecić dietę.






















